【摘要】目的 分析黑龙江省某医院消化内科出院病人DRGs分组情况,评价不同医疗组住院服务指标,为DRGs病组优化、医院精细化管理提供依据。方法 以2018年1月1日-2019年12月1日消化内科4258例出院患者作为研究对象,采用回顾分析法对病案数据和 DRGs分组资料进行收集分析。根据临床医疗服务绩效评价的三个维度(能力,效率,安全) 对消化内科主诊组进行评价。结果 该院消化内科病种收治主要疾病分类中收治前三位DRG组分别是消化系统其他疾患,不伴并发症与合并症 (GZ15)、消化系统其他疾患,伴并发症与合并症(GZ13)和胃肠出血,不伴并发症与合并症(GS15),占总研究对象的62.28%;以CMI值来看,消化内科中难度最高的前三位分别是急性胰腺炎,不伴并发症与合并症(HT25)5.07%、消化系统特殊疾病(GX19)3.5%和炎症性肠病(GT19)5.07%;对医疗组进行DRGs指标分析,发展最为全面的为C组(DRGs组数36),B组在业务范围和收治患者数量上增长最明显,成本控制较好为E组和F组。结论 通过DRGs指标对主诊组医疗服务绩效进行评价,能够为医院管理提供数据支持和有效依据。
【关键词】DRGs;主诊组;医院精细化管理
基金项目:黑龙江省省属高等学校基本科研业务费科研项目(2020-KYYWFMY-0063)
疾病诊断相关分组(Diagnosis Related Groups,DRGs),是目前国内外应用最为广泛的医保支付制度之一,其特点是综合考虑患者的基本信息、临床诊断等诸多因素的影响,把患者纳入不同的诊断组中,使每一组都有较高的同质性和相近的卫生资源消耗。我国从 20世纪80年代末开始进行DRGs的相关研究,并取得了良好的实践效果。正是由于DRGs对我国医疗方面突出的医疗资源的浪费与医疗费用的膨胀有着良好的管控效果,使得其在我国东南部尤其是在是北京、上海等经济发达地区的应用较为广泛,但在我国东北等经济发展相对缓慢的地区应用却较为稀少。本文旨在分析黑龙江某三级综合性医院的消化内患者的DGRs 相关指标与临床住院常规指标相结合,综合评价住院服务绩效情况,为消化内科DRGs 病组优化及绩效改革提供依据,最终为优化配置医务人员和建立公立医院精细化管理模式提供基础。
一、资料来源与方法
(一)数据来源 以黑龙江省某三级非营利性综合医院作为案例医院,选择该院消化内科作为关注科室,收集该科室 2018年1月1日-2019年12月31日间所有出院患者病案首页数据,并对其进行 DRGs分组。其中病案首页数据来自医院病案数据库。经预处理, 将有缺项、漏项、不符合逻辑以及分析项目不完整的病案剔除, 如住院天数小于1天(24小时)或大于100天的病例、住院费用小于100元的病例等, 过滤后的有效数据为4258例。
(二)研究方法 对消化内科2018年至2019年的各主诊组(A、B、C、D、E、F)发展情况,包括收治患者病种构成、主诊组间指标、收治数量前五DRG组(GZ15、GZ13、GS15、GT19、HT25)对比等进行分析。在DRGs临床医疗服务评价中主要依靠三个维度( 能力,效率,安全)作为评价分析主指标,主诊组为评价主体。其中能力维度包含DRGs组数、总权重和病例组合指数(Case-Mix Index, CMI)值;效率维度包含费用消耗指数、平均住院日和时间消耗指数;安全维度指低风险组死亡率。DRGs组数体现了医疗机构提供服务的广度;DRGs 总权重表示了研究时间段内医疗服务的总产出量,即收治各DRGs 病组入组病例的权重总和;CMI表示各学科病例的平均技术难度水平。
(三) 统计方法 以医院信息管理平台和DRG管理平台为依托,将2018年1月1日-2019年12月31日的住院病案首页信息进行统计导出,利用 EXCEL等软件进行相关指标的统计分析。主要指标计算方法:总权重=∑(某DRG费用权重×该医院该DRG病例数),CMI=∑(某DRG费用权重×该医院该DRG病例数)/该院全体病例数,费用消耗指数=∑ (医院各DRGs各组费用比×DRGs各组病例数)/医院总入组病例数,时间消耗指数=∑ (医院各DRGs各组平均住院日比×各DRGs各组病例数) /医院总入组病例数。分析。
二、 结果
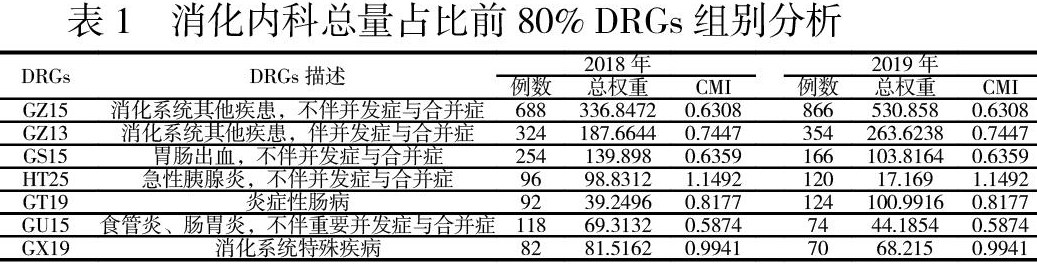
(一) DRGs病组结构 对2018年-2019年所有纳入病例进行 DRGs分组,按入组例数进行排序,占總分析病例数前80%的分别为GZ15、GZ13、GS15、GT19、HT25、GU15、GX19。以 CMI值来看,消化内科中主要疾病分类(Major Disease Category,MDC) 中难度最高的前三位分别是急性胰腺炎,不伴并发症与合并症(HT25组)、炎症性肠病(GT19组)、消化系统特殊疾病(GX19组)。与2018年相比,2019年收治HT25、GT19患者例数分别有所上升,而GX19组有所下降。整体对比2018年与2019年,消化内科收治患者以GZ15组和GS15组增长最为明显,见表1。
(二)科室医疗组指标 对消化内科科医疗组进行DRGs 指标对比分析,从收治难度方面,2018年 C组CMI值为全科最高(0.89),但在2019年有所下降(0.81),与此同时A、D、E、F组在2019年CMI较上一年均有明显提高;在收治范围方面,2018-2019年C组收治患者的DRGs组数最多,其次发展较好的为B、F组,A、E组收治范围没有明显变化,而D组在保证收治质量的同时需要提升自身收治范围;在效率方面,2018年D组在整体成本方面控制较好,但2019年有所回落,A、E组在2018年-2019年成本控制方面进步明显,与2018年相比,B组在2019年收治费用方面有明显的进步,C组在整体成本控制有所下降,考虑其可能为收治病种范围增长过快所致,F组则减少治疗时间的情况下增加了治疗费用,见表2。